Glossaire
Histoire
Téléchargements
Détermination hiérarchisée du sexe chez les mammifères
Rédigée par Françoise Jauzein, Lycée
Berthollet, Annecy
Relue par Solange Magre, Université Paris 6, et Bernard
Vigier, INRA
Le stade de la gonade indifférenciée
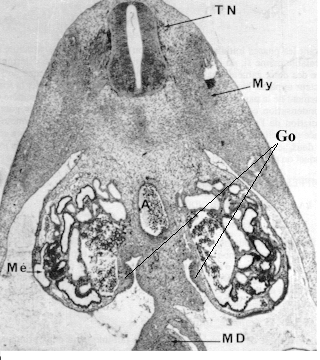
Même si le sexe de l'embryon est déterminé dès la fécondation, la première ébauche de gonade n'apparaît, dans l'espèce humaine, qu'à la cinquième semaine de développement. Il s'agit d'une crête génitale, formée à partir d'une prolifération du mésenchyme du mésonéphros (ou corps de Wolff ) et recouverte de l'épithélium coelomique.
Les cellules germinales primordiales ont une origine bien différente, elles proviennent d'une région de l'épiblaste adjacente à l'ectoderme extra-embryonnaire. En détectant leur activité phosphatase alcaline spécifique, on peut suivre leur cheminement (à partir de la quatrième semaine post-conception chez l'homme) de l'extrémité postérieure de la ligne primitive (à la base de l'allantoïde) à l'endoderme de l'intestin postérieur, puis le territoire gonadique (à la cinquième et sixième semaine) via le mésentère dorsal. Des expériences in vitro ont montré que les crêtes génitales exercent un chimiotactisme positif sur les cellules germinales primitives.
L'ébauche de gonade ainsi formée renferme des cellules
germinales entourées de cellules somatiques. Des vaisseaux sanguins
parcourent cette ébauche.
La différenciation gonadique
Chronologie de la différenciation des gonades
| Principales étapes
chez les mâles (M) et les femelles (F) |
en jours post coïtum (jpc) |
en semaines post conception (sem) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Dès la septième semaine de développement, chez les embryons humains de sexe génétique masculin (46, XY) , la gonade indifférenciée commence à se transformer en testicule, alors que chez les embryons de sexe génétique féminin (46 , XX), la transformation ne commence qu'à partir de la huitième semaine et les ovaires ne sont reconnaissables qu' à la dixième semaine grâce à la prophase méiotique de leurs cellules germinales.
Le contrôle de l'entrée en méiose des cellules germinales
n'est pas totalement élucidé. Des cellules germinales mâles,
égarées en position ectopique (dans le mésonéphros
ou la surrénale) au cours de leur migration, entrent en prophase
méiotique au même moment que les cellules germinales femelles.
Ceci laisse à penser que les cellules germinales sont programmées
pour entrer en meiose et que c'est l'environnement testiculaire qui bloque
ce processus jusqu'à la puberté, période où
la spermatogénèse se met en place.
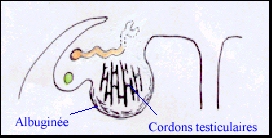 Elle est caractérisée par la formation de cordons séminifères, c'est à dire de cordons épithéliaux composés de cellules germinales (les spermatogonies, qui subissent une période de multiplication puis un arrêt mitotique dû à l'environnement testiculaire) et de cellules somatiques (les cellules de Sertoli). La différenciation des cellules de Sertoli (cytoplasme clair et volumineux, REG développé) est le premier évènement de l'organogénèse testiculaire. Ces cellules s'associent les unes aux autres par des interdigitations et des jonctions membranaires, englobant progressivement les cellules germinales et donnant ainsi naissance à des cordons séminifères pleins. En même temps se différencie la tunique albuginée, assise de tissu conjonctif se développant sous l'épithélium coelomique. Entre ces cordons, au sein du mésenchyme, se différencient, à partir de la huitième semaine, les cellules de Leydig (goutelettes lipidiques, REL) dont l'origine précise (mésonéphros ou crête) n'est pas encore établie. |
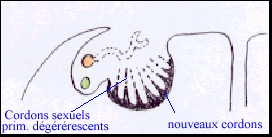 Après une phase de multiplication active (comme chez le mâle)
les cellules germinales de la femelle entrent spontanément en prophase
méiotique et se bloquent en ovocyte I au stade diplotène
(ou dyctié). C'est le premier évènement de la différenciation
femelle de la gonade.
|
|
Pendant la vie foetale et la petite enfance ces cordons restent pleins, ils se creusent en tubes séminifères au moment de la puberté, on observe alors la jonction entre ces tubes, le reste des tubules mésonéphrotiques et le canal de Wolff qui fonctionnera en spermiducte. |
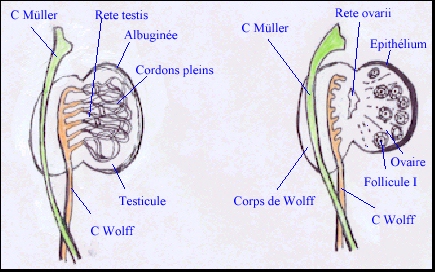 |
Les connexions uro-génitales dégénèrent en même temps que le mésonéphros (laissant parfois quelques formations kystiques comme le rete ovarii) |
L'évolution du tractus
Au moment où débute la différenciation gonadique
mâle, le tractus est encore sexuellement indifférencié.
Le mésonéphros s'est mis en place, pendant la quatrième
semaine du développement foetal humain, à partir du mésoblaste
situé de la cinquième paire de somites cervicaux à
la quatrième paire de somites lombaires. Dans le mésonéphros,
des néphrons débouchent dans le canal de Wolff, qui, à
la cinquième semaine, continue son extension sous la vessie jusqu'au
sinus-urogénital, et forme un diverticule à la hauteur de
l'ébauche du métanéphros (futur rein). Ce diverticule
donnera l'uretère, son orifice se séparera du canal de Wolff
lors de la croissance du sinus-urogénital (le sinus uro-génital
s'étend de la base de la vessie jusqu'à l'orifice uro-génital,
situé au niveau du périnée, sous le tubercule génital
qu'encadrent les bourrelets génitaux).
Quant au canal de Müller, il est issu d'une invagination de l'épithélium
coelomique de la région antérieure du mésonéphros,
ayant pris naissance à proximité de la région antérieure
du canal de Wolff au cours de la sixième semaine, pendant la période
de formation des crêtes génitales. Il se développe
ensuite vers l'avant et vers l'arrière jusqu'au sinus uro-génital
en cheminant le long du canal de Wolff.
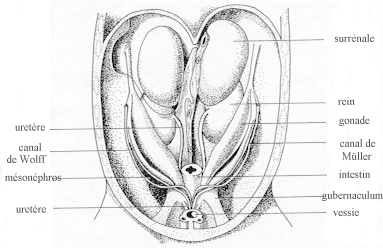
Cavité abdominale d'un foetus humain de 7 semaines environ Dans "la reproduction chez les mammifères et l'homme". Ellipses, INRA |

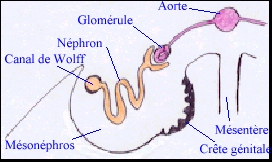
Schéma montrant les relations entre la gonade, le mésonéphros (orange), les canaux de Wolff (orange) et de Müller (vert) ainsi que l'appareil urinaire (métanéphros ou reins et uretères) Selon les espèces, la régression des canaux de Müller pourra débuter avant que ceux-ci n'aient atteint le sinus uro-génital. |
La différence essentielle entre les deux sexes porte alors sur le devenir des canaux de Wolff et de Müller.
Chronologie de la différenciation du tractus génital
|
foetus mâles (M) et femelles (F) |
en jours postcoïtum (jpc) |
en semaine post conception (sem) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
intra-abdominale intra-scrotale |
|
28 sem |
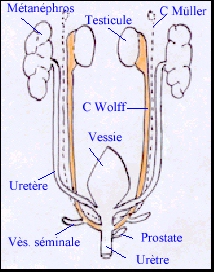 Chez le foetus mâle les canaux de Müller régressent totalement, ne laissant qu'un reliquat facultatif au niveau de l'épididyme (l'hydatide sessile) et un petit diverticule de l'urètre prostatique (l'utricule prostatique). Dans leurs partie supérieure les canaux de Wolff régressent en ne laissant qu'un reliquat (l'hydatide pédiculée). Dans leur partie moyenne, ils constituent les canaux épididymaires, où s'abouchent les canaux efférents (anciens tubules mésonéphrétiques entrés en communication avec le rete testis). Dans leur portion inférieure ils deviennent les canaux éjaculateurs qui débouchent dans l'urètre prostatique. A l'union entre ces segments, deux bourgeonnements de la paroi forment les ébauches des vésicules séminales. La partie distale des conduits génitaux et urinaire dépend de l'évolution du sinus uro-génital, essentiellement à partir de la neuvième semaine. Les organes génitaux externes se forment de la neuvième à la quatorzième semaineà partir du tubercule génital. Les orifices génital et urinaire sont communs. |
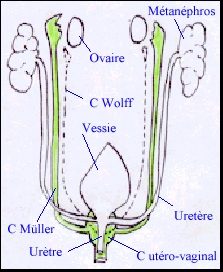 Chez le foetus femelle les canaux de Wolff régressent entièrement en laissant quelques reliquats embryonnaires sous la forme de petits kystes allongés (canaux de Gärtner) que l'on retrouve contre les parois latérales de l'utérus et du vagin et, dans leurs parties hautes, l'hydatide pédiculée et l'époophore. Les canaux de Müller forment, dans leur segments supérieurs, les trompes de Fallope. Dans leurs segments inférieurs, ils fusionnent pour constituer le canal utéro-vaginal (présentant un renflement postérieur, le tubercule de Müller) alors que les segments moyens évoluent en deux cornes utérines. A partir du quatrième mois, les deux cornes utérines se soudent en un utérus unique, le tubercule de Müller devient le col de l'utérus et le vagin se cavite. La partie distale des conduits génital (partie basse du vagin) et urinaire dépend de l'évolution du sinus uro-génital, à partir du quatrième mois. Les organes génitaux externes se forment au cours du troisième mois à partir du tubercule génital. Les orifices urinaire et génital sont totalement distincts l'un de l'autre. |
Enfin, la migration des testicules en dehors de l'abdomen, dans le scrotum, se fera durant le septième et le huitième mois de la grossesse. La position des testicules est déterminée par deux ligaments génitaux: le ligament suspenseur crânial et le gubernaculum (ou ligament génital caudal). Chez les mâles, c'est la croissance des gubernaculums qui permet la descente des testicules en position scrotale. L'absence de cette descente testiculaire, ou cryptorchidie, entraîne une stérilité.